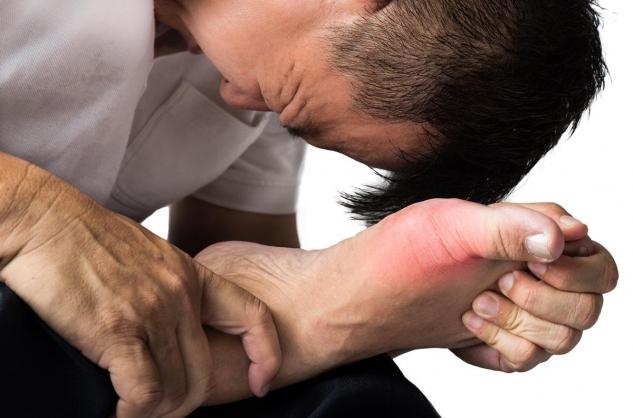
Le traitement de la goutte vise à soulager rapidement les douleurs des crises de goutte aiguë et à prévenir la survenue d’autres crises, pour éviter les lésions articulaires et les autres complications de la goutte.
Le traitement des crises de goutte aiguë repose sur la mise au repos de l’articulation, l’application de glace et la prise d’anti-inflammatoires non stéroïdiens (AINS) ou de colchicine.
Le repos de l’articulation malade permet un soulagement partiel mais indispensable, et dont l’efficacité est renforcée par l’application de glace. Cette application de glace est réalisée à l’aide d’un sac en plastique étanche rempli de quelques glaçons (par exemple, un sac à congélation), mais en interposant une serviette pour protéger la peau. L’application de glace peut être réalisée trois fois par jour pendant quelques minutes sur l’articulation inflammatoire. Il faut éviter de s’endormir avec cette poche de glace sur la peau en raison du risque de lésion de la peau due au froid prolongé.
Une ponction du liquide intra-articulaire permet non seulement de faire le diagnostic par l’identification des microcristaux au microscope, mais aussi de réduire rapidement la douleur en diminuant la quantité de liquide et la pression dans l’articulation (la ponction retire aussi les cellules inflammatoires).
La ponction peut être suivie d’une infiltration intra-articulaire par un corticoïde qui est très efficace pour soulager la crise de goutte aiguë. Elle est réservée au praticien expérimenté, et après avoir exclu une infection associée. Cette approche permet une disparition de la douleur en moins de 48 heures. Elle est particulièrement intéressante dans les formes qui touchent une ou quelques articulations (mono- ou oligoarticulaires) et chez les sujets âgés ou intolérants à la colchicine et aux AINS.
La colchicine est d’autant plus efficace qu’elle est prise dans les premières heures de la crise. Son administration doit être adaptée à l’intensité des douleurs et à l’état général du malade (réduction de la dose chez le sujet âgé et l’insuffisant rénal) : 1 mg toutes les deux à quatre heures le premier jour, jusqu’à obtention d’une amélioration ou déclenchement de signes d’intolérance digestive, mais sans dépasser 3 mg/j. Les jours suivants, la dose de colchicine est diminuée en fonction du résultat obtenu sur l’inflammation articulaire.
Pour réduire l’intolérance digestive, on peut recourir à la prise par demi-comprimé, soit 0,5 mg, ce qui évite les élévations trop fortes du taux dans le sang (pics plasmatiques). La prise de colchicine en même temps que certains antibiotiques est contre-indiquée (pristinamycine ou macrolides, à l’exception de la spiramycine).
Les anti-inflammatoires non stéroïdiens (AINS) sont également efficaces s'ils sont pris précocement. Tous les AINS peuvent être utilisés moyennant le respect de leurs contre-indications. De nombreuses études scientifiques ont validé cette efficacité : c’est le cas pour le naproxène, l’indométacine, le piroxicam. La phénylbutazone conserve une place dans l’accès goutteux, mais elle est exceptionnellement utilisée.
Les AINS entraînent parfois des douleurs du ventre, une diarrhée, un ulcère gastrique ou duodénal avec ou sans saignement digestif) ou peuvent faire monter la pression artérielle. Ils peuvent ne pas être utilisables chez certaines personnes âgées ou souffrant d’une insuffisance cardiaque ou sous anticoagulant. Le traitement doit être de courte durée et adapté à la personne : âge, état cardiaque, hypertension, état rénal. Il doit être évité chez les personnes ayant des problèmes cardiovasculaires ou ayant reçu une greffe d’organe.
Les corticoïdes par voie générale ne doivent pas être utilisés, sauf cas particulier, car ils ont pu entraîner une corticothérapie prolongée qui peut être à l’origine de tophus.
Les anticorps anti-IL1 sont très efficaces au cours de la crise de goutte, mais leur coût en réduit les indications.
En cas de crise de goutte survenant chez un malade déjà traité par un hypouricémiant, il ne faut surtout pas arrêter les médicaments qui font diminuer l’acide urique, mais traiter simplement la crise et prévenir la récidive par le prise de colchicine à la dose de 1 mg/jour pendant au moins 6 mois.
Cette crise ne traduit en aucun cas une inefficacité du traitement hypouricémiant. En baissant l’uricémie, il se produit une mobilisation du stock d’acide urique qui peut aboutir à des dépôts de cristaux.
La réduction de l’hyperuricémie est efficace et permet de guérir de la goutte, mais le traitement « hypo-uricémiant » doit être suivi au long cours sans se décourager. Il a fait l’objet de recommandations scientifiques et il comprend 2 volets :
• Des mesures diététiques simples visant à réduire les facteurs de risque et les erreurs de régime,
• Un traitement médicamenteux diminuant le taux sanguin d’acide urique appelé traitement hypo-uricémiant.
Ce traitement hypo-uricémiant doit être débuté lorsque les crises de goutte se répètent, lorsqu’il existe une arthropathie goutteuse ou des tophus, ou encore lorsqu’il existe des coliques néphrétiques ou des maladies cardiovasculaires ou rénales associées.
Les mesures préventives comprennent des changements des habitudes de vie pouvant empêcher les crises de goutte ainsi que la prise en charge des maladies associées.
Il est très important de réduire la prise d’alcool (en particulier la bière, qui est riche en purines, et les alcools forts). Il faut, par ailleurs, réduire dans l’alimentation les purines animales (viandes, abats et fruits de mer), les sodas (riches en sucre et en fructose) et il faut perdre du poids en cas de surcharge pondérale ou d’obésité.
Le régime alimentaire permet d’obtenir une réduction d’environ 10 mg (ou 60 mmol/l) d’acide urique dans le sang.
Un traitement hypo-uricémiant est indiqué chez les patients ayant des accès répétés de goutte, une maladie articulaire, des tophus ou des lésions radiographiques, ce qui définit la goutte sévère.
Au premier accès, il n’y a pas de recommandation systématique à prendre un traitement de fond, sauf à penser qu’un stock d’acide urique dans le corps plus faible sera plus facile à réduire. La stratégie habituelle en France est d’attendre le deuxième accès de goutte dans le but de limiter le risque lié à la prise de médicaments (risque iatrogène). L’existence d’une lithiase urique est aussi considérée par beaucoup d’experts comme une indication à l’allopurinol. Ce traitement tient aussi compte du souhait du malade.
Pour diminuer l’acide urique dans le sang, on peut soit diminuer sa production, soit augmenter son élimination. Deux médicaments bloquent la fabrication de l’acide urique : l’allopurinol, le plus ancien et le plus connu, et le fébuxostat, récemment mis à disposition. Deux médicaments favorisent l’élimination de l’acide urique par les reins, ce sont les uricosuriques : le probénécide et la benzbromarone.
Au long cours, l’allopurinol, inhibiteur purinique de la xanthine oxydase, est le traitement de référence de la goutte chronique dans les recommandations médicales. C’est un puissant inhibiteur de la synthèse de l’acide urique, dont l’efficacité est rapide et dose-dépendante, ce qui permet de guérir la majorité des maladies goutteuses à condition de le prendre au long cours. Le principe est d’ajuster la dose quotidienne d’allopurinol à l’uricémie-cible et en fonction de l’âge, de l’état rénal et de la tolérance.
L’allopurinol doit donc être débuté à la dose de 100 mg par jour, qui est ensuite progressivement augmentée de 100 mg (ou 50 mg chez le sujet âgé ou en cas d’insuffisance rénale) toutes les deux à quatre semaines. La dose est celle qui permet d’atteindre l’objectif de 360 μmol/l d’uricémie. Si la fonction rénale est normale, la dose peut monter jusqu’à 300 mg/jour, voire exceptionnellement plus.
Une uricémie-cible inférieure à 300 μmol/l est sans doute plus judicieuse en cas de tophus, pour en permettre la dissolution plus rapide, mais il n’y a pas d’étude scientifique permettant de valider cette option.
Deux à 5 % des malades souffrant de goutte ont des réactions de la peau (intolérance cutanée) à l’allopurinol. Cette intolérance se signale par une éruption avec des boutons rouges qui grattent sur la peau (éruption prurigineuse érythémato-papuleuse ou eczémateuse). Cette réaction d’intolérance de la peau survient habituellement quelques semaines après le début du médicament et impose l’arrêt définitif de l’allopurinol, car une nouvelle prise (réintroduction) exposerait à la survenue d’un syndrome d’hypersensibilité allergique (DRESS), rare mais grave.
En cas d’échec ou d’allergie à l’allopurinol, on peut recourir au fébuxostat, qui est un nouveau traitement hypo-uricémiant de la classe des inhibiteurs de la xanthine oxydase. Le febuxostat fait baisser l’acide urique avec un mécanisme différent de celui de l’allopurinol et avec une action qui semble plus puissante. Les principaux effets secondaires sont digestifs et musculaires, mais il existe aussi de rares intolérances de la peau, différentes de celles de l’allopurinol. Ce médicament ne doit pas être donné en association à la théophylline, à la 6-mercaptopurine et à l’azathioprine.
Pour les uricosuriques, des précautions sont à prendre avant de les prescrire : il faut vérifier que l’acide urique dans les urines (l’uricosurie) est normale.
D'autres molécules sont en cours de test : l'uricase est une enzyme qui dégrade l'acide urique. Sa forme stabilisée est le pégloticase. Elle diminue significativement l'uricémie ainsi que la taille des tophus, avec également une augmentation du risque d'accès goutteux en début de traitement.
Le traitement hospitalier de l'hyperuricémie majeure (dans le cadre de chimiothérapie) peut recourir à l'uricozyme.
Le traitement hypo-uricémiant a pour objectif-cible un taux d’uricémie inférieur à 60 mg/l (ou 360 µmol/l), voire en dessous de 50 mg/l (300 µmol/l) pour les gouttes avec tophus.
Ce chiffre sert de guide à l’augmentation de la dose journalière du médicament : il représente une valeur-cible comme il en existe aussi dans le traitement de l’hypertension artérielle, de l’hypercholestérolémie ou du diabète (glycémie).
Au début du traitement hypo-uricémiant de la goutte, la diminution rapide du taux d’acide urique dans le sang et les tissus du corps peut provoquer, paradoxalement, l’apparition de crises de goutte car elle entraîne une mobilisation des microcristaux à partir des dépôts ou des tophus articulaires.
Ces crises témoignent de l’efficacité du traitement et ne doivent donc pas faire interrompre le traitement hypo-uricémiant, sous peine de rechutes. Il faut, en revanche, anticiper ce risque par un traitement de prévention des crises à base de colchicine.
Comme le traitement hypo-uricémiant est généralement débuté dans les suites d’une crise, il faut attendre au moins 2 semaines avant de débuter le traitement hypo-uricémiant, et il faut poursuivre la colchicine, à la dose de 1 mg par jour, pendant les 6 premiers mois de traitement hypo-uricémiant, parfois au-delà.
Les AINS et la colchicine, qui sont les traitements de première ligne lors des crises de goutte, sont généralement contre-indiqués ou à haut risque d’effets secondaires au cours de l’insuffisance rénale.
En cas de crise aiguë, les corticoïdes en infiltration ou par voie générale sont actuellement l’alternative la plus largement acceptée en cas d’insuffisance rénale chronique et chez les malades dialysés, de même que chez les patients transplantés, sous réserve du risque infectieux secondaire à l’immunosuppression liée au traitement anti-rejet du greffon.
L’utilisation de l’allopurinol dans le traitement hypo-uricémiant, bien que pilier central du traitement de fond chez les patients souffrant de goutte, n’est pas anodine chez l’insuffisant rénal, et n’est pas recommandée.
Les premiers résultats portant sur les inhibiteurs non puriniques de la xanthine oxydase (fébuxostat) sont encourageants et représentent une alternative intéressante.