La rétinopathie diabétique résulte d’un taux de sucre trop élevé de façon prolongée. Elle n’est jamais présente au diagnostic du diabète de type 1, à la différence de celui du diabète de type 2, car elle a pu y être précédée par des années d’hyperglycémie modérée et ignorée.
L’élévation du sucre dans le sang (« hyperglycémie ») est à l’origine d’une atteinte des petits vaisseaux sanguins (atteinte « microvasculaire »).
A l’œil, cette atteinte microvasculaire se traduit par une souffrance des petits capillaires rétiniens, à l’origine d’une « rétinopathie », proliférante ou non-proliférante.
La rétinopathie diabétique est une complication de l’hyperglycémie sur le long cours. Sa fréquence augmente donc avec la durée du diabète, surtout si celui-ci est mal contrôlé. Après 15 ans d’évolution, la rétinopathie diabétique touche 80 à 90 % des diabétiques de type 1 et au moins la moitié des diabétiques de type 2. Son évolution est initialement très discrète et les signes qui témoignent de la baisse de la qualité de la vision (« l’acuité visuelle ») sont généralement tardifs : il ne faut pas les attendre pour mieux équilibrer le traitement.
Le risque associé à la rétinopathie diabétique est celui de l’apparition d’une prolifération de vaisseaux sanguins anormaux (« néovaisseaux ») au niveau de l’organe sensoriel de l’œil, la « rétine » : c’est ce que l’on appelle une « rétinite ou rétinopathie proliférante ».
Cette prolifération de vaisseaux sanguins se développe à partir de la périphérie de la rétine, ce qui fait que son centre, que l’on appelle la « macula », et qui est la partie de la rétine qui permet de voir les détails fins, est atteint tardivement. En plus d’une prolifération de néovaisseaux, cette rétinopathie se double d’un œdème de cette macula.
Deux types de rétinopathie sont distingués. Le premier est la « forme non proliférative » où l'atteinte prédomine sur les vaisseaux normalement présents dans la rétine et qui deviennent anormaux (dilatations = « micro-anévrismes », hémorragies). La deuxième est la « forme proliférative » avec formation de néovaisseaux avec les mêmes complications. Les néovaisseaux peuvent, en plus, coloniser le vitré, ce qui peut causer des hémorragies vitréennes, des tractions sur la rétine, éventuellement être à l’origine d'un décollement de la rétine.
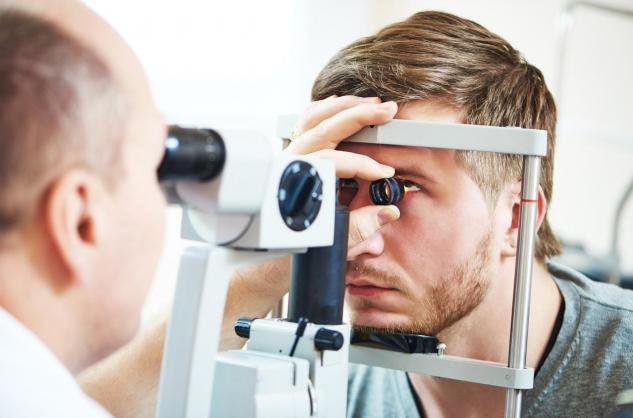
On peut éviter les stades tardifs handicapants de la rétinopathie diabétique par un dépistage systématique (examen ophtalmologique au diagnostic, puis annuel), parallèlement à une optimisation de l’équilibre glycémique et du contrôle tensionnel. Le traitement laser (« photocoagulation ») est envisagé si la rétinopathie est proliférante ou pré-proliférante sévère.
L’élévation prolongée du sucre (« glycémie ») dans le sang, ou « hyperglycémie chronique », est la principale cause de la rétinopathie chronique. Elle est directement responsable d’une atteinte du revêtement interne des artères de tout calibre (« l’endothélium ») : le glucose en excès dans le sang entre de façon non régulée et donc en trop grande quantité dans les cellules de la paroi des vaisseaux sanguins (cellules endothéliales, cellules musculaires lisses et autres). Ceci aboutit à une souffrance de la paroi interne des petits vaisseaux sanguins (« souffrance endothéliale ») qui va en perturber le fonctionnement (« dysfonction endothéliale ») et les expose à une détérioration.
Dans l’œil, les petits vaisseaux de la rétine vont donc avoir une paroi épaissie, mais avec une perméabilité paradoxale, anormale, à diverses protéines et lipoprotéines. Les petits vaisseaux et les capillaires rétiniens vont se mettre à fuir, provoquant hémorragies et exsudats, mais ils peuvent aussi se boucher du fait de l’épaississement de la paroi. La conséquence est un défaut d’oxygénation (« ischémie ») de certaines parties de la rétine qui, en réaction, vont sécréter des substances (« facteur de croissance de l’endothélium vasculaire ») à l’origine d’une prolifération de capillaires anormaux (« néovascularisation »). L’hyperperméabilité capillaire est responsable de l'apparition d'un œdème rétinien et généralement maculaire qui va être à l’origine de la baisse de la vision.
D’autres complications sont possibles au niveau de l’œil au cours du diabète. L’opacification de la lentille responsable de l’accommodation de l’œil, le « cristallin », appelée « cataracte », est ainsi plus fréquente et plus précoce chez les diabétiques. L’hypertension de l’œil, ou « glaucome néovasculaire », est une forme de glaucome chronique à angle ouvert, devenue très rare en France. Son association avec le diabète reste cependant controversée.
De la même façon que l’atteinte microvasculaire est à l’origine d’une atteinte des nerfs (« neuropathie diabétique »), les paralysies de l’œil (« paralysies oculomotrices ») peuvent concerner les nerfs crâniens (atteintes des nerfs crâniens III, IV ou VI). Ces neuropathies diabétiques sont généralement isolées. Elles ne s’accompagnent pas d’autres atteintes neurologiques et elles régressent habituellement spontanément en quelques mois avec l’amélioration du contrôle du diabète. Il s’agit donc de manifestations de « mononeuropathie diabétique ».