Gastroentérologue à l’hôpital de Poissy (Yvelines) et à l’Hôpital américain, le Dr Frédérick Moryoussef est aussi responsable de la Commission prévention et dépistage des cancers de la SFED, la Société Française d’Endoscopie Digestive. A l’occasion de Mars Bleu, le mois dédié au cancer colorectal, il revient sur la hausse des cas chez les moins de 50 ans, les signes d’alerte ou encore la place centrale de la coloscopie, encore trop taboue.
- Pourquoi Docteur : Quel est aujourd’hui l’état des lieux du cancer colorectal en France ?
Dr Frédérick Moryoussef : Dans le pays, le cancer colorectal est la deuxième cause de mortalité par cancer tous âges confondus. Et aux Etats-Unis, il est récemment devenu la première cause de mortalité par cancer chez les personnes de moins de 50 ans. C’est donc un sujet majeur de santé publique.
- Justement, l’augmentation des cas chez les moins de 50 ans inquiète beaucoup. Que sait-on aujourd’hui ?
En France, le cancer colorectal avant 50 ans représente à peu près 6 % des cas, donc cela reste encore quelque chose d’isolé. En Europe, on est plutôt à 10 %, avec de grandes disparités entre les pays. Mais il y a une courbe qui s’amorce en Europe et qui suit progressivement l’épidémiologie américaine, avec un peu de retard. Aux Etats-Unis, on sait qu’en 2040 un cancer du côlon sur dix apparaîtra avant 50 ans, et un cancer du rectum sur quatre avant 50 ans. Il n’y a pas de raison que la France ne suive pas la tendance. Cela permet d’anticiper les grands messages de prévention et, éventuellement, de futures campagnes de dépistage à 45 ans.
- Quels sont les facteurs de risque du cancer colorectal ?
Les principaux facteurs de risque sont : un âge supérieur à 50 ans, les maladies inflammatoires, des antécédents personnels ou familiaux de polype (tumeur bénigne) ou de cancer colorectal, une prédisposition génétique, la consommation excessive de viande rouge ou d’alcool, le tabagisme et l’obésité. Pour les cancers précoces, on sait aussi qu’il existe une plus grande part d’histoire familiale ou génétique : environ 35 % des cancers colorectaux avant 50 ans ont une prédisposition héréditaire ou des antécédents familiaux, contre 20 % chez les patients de plus de 50 ans.
Le déséquilibre de la flore intestinale peut créer des phénomènes inflammatoires chroniques, et ainsi favoriser l’apparition de lésions.
- A-t-on identifié des raisons expliquant cette hausse des cas chez les jeunes adultes ?
Nous avons des pistes, mais la littérature scientifique reste limitée, hétérogène et contradictoire en ce qui concerne le cancer colorectal avant 50 ans. Sont évoqués la consommation d’aliments transformés, d’additifs alimentaires, la prise d’antibiotiques dans l’enfance, la dysbiose (c’est-à-dire le déséquilibre du microbiote intestinal) ou encore la pollution environnementale. L’activité physique, l’obésité et le diabète seraient aussi importants, mais n’expliquent qu’une part de la hausse. On pense qu’il y a des facteurs environnementaux, mais les données ne sont pas suffisamment précises ou solides pour affirmer que tel aliment ou tel régime a un lien direct sur l’apparition du cancer colorectal avant 50 ans.
- Peut-on malgré tout supposer qu’il existe un effet local, puisque tout passe par le tube digestif ?
Oui, il peut y avoir un effet de contact direct. L’une des pistes, c’est la dysbiose : le déséquilibre de la flore intestinale peut créer des phénomènes inflammatoires chroniques, et ainsi favoriser l’apparition de lésions néoplasiques. Mais il peut aussi y avoir un effet systémique, puisque même ce que vous respirez passe dans la circulation sanguine, et donc partout dans le corps.
- Quels sont les symptômes du cancer colorectal qui doivent alerter ?
D’abord, il faut savoir si l’on a dans sa famille des antécédents de polypes ou de cancers : c’est la première chose que je demande en consultation. Ensuite, certains signes d’alerte peuvent évoquer un cancer colorectal : une douleur abdominale persistante, une modification du transit (constipation, diarrhée...), du sang dans les selles, une perte de poids inexpliquée, une altération de l’état général, ou encore une anémie par manque de fer.
- Ces symptômes conduisent-ils toujours au test de dépistage ?
Justement, non ! Pour participer au dépistage du cancer colorectal, il faut ne présenter aucun de ces symptômes. S’il y a des symptômes, le patient est plutôt candidat à une coloscopie qu’au test de dépistage. Le test s’adresse donc à la population à risque moyen : les 50-74 ans, tous les deux ans, sans symptôme digestif, sans antécédent de maladie inflammatoire chronique, sans antécédent personnel ou familial de polype ou de cancer au premier degré, et sans appartenance à une famille à haut risque génétique.
Un cancer colorectal détecté précocement, c’est une guérison dans neuf cas sur dix [...] Détecté tardivement, c’est moins de 20 % de survie à 5 ans.
- Quand on dit que neuf cas de cancer colorectal sur dix sont guéris s’ils sont détectés précocement, que faut-il comprendre ?
Le dépistage est une technique qui sert à détecter une maladie chez une personne en bonne santé avant l’apparition des symptômes. Le meilleur moment pour le faire, c’est donc quand tout va bien. Le test de dépistage utilisé en France a une capacité de détection des cancers entre 80 et 90 %. Et un cancer colorectal détecté précocement, c’est une guérison dans neuf cas sur dix. Et un polype, c’est une guérison dans 100 % des cas lorsqu’on le retire par voie endoscopique. En revanche, un cancer colorectal détecté tardivement, à un stade avancé avec des métastases non opérables, c’est moins de 20 % de survie à 5 ans. Cela change radicalement la donne.
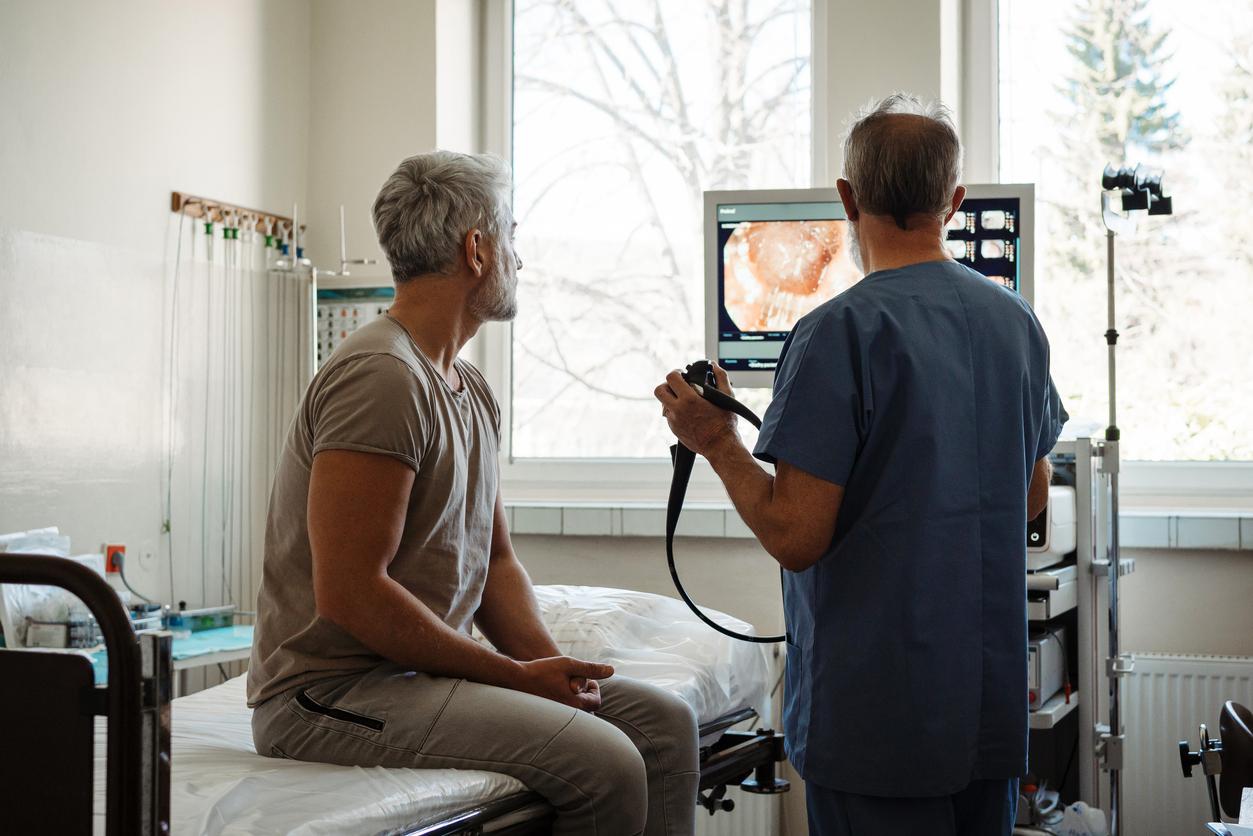
- La coloscopie peut faire peur, mais après un test positif, elle reste l’examen clé. Pourquoi est-elle centrale ?
La coloscopie permet d’aller chercher les formes précancéreuses ou cancéreuses. Et lorsqu’on retrouve un polype, on peut aujourd’hui retirer la plupart des lésions directement pendant l’examen, sinon par chirurgie. Dans environ 50 % des cas, la coloscopie réalisée après un test positif sera normale. Dans moins de 5 à 8 % des cas, on retrouvera une lésion cancéreuse, détectée dans deux tiers des cas de façon précoce. Et dans tout le reste, on retrouve des polypes, des lésions précancéreuses, traitables par voie endoscopique. Il ne faut plus avoir peur de la coloscopie : c’est un examen qui a progressé, plus performant, plus confortable, on utilise du CO2, on réalise des coloscopies à l’eau...
- Concrètement, comment se déroule une coloscopie ?
Cela commence par une consultation avec le gastroentérologue : le patient est informé des bénéfices et des risques de la coloscopie, et des signes qui doivent pousser à consulter en cas de complication. Ensuite, une préparation colique est prescrite pour "laver" son côlon. Dans la grande majorité des cas, l’examen a lieu sous anesthésie générale. Il dure en moyenne une bonne demi-heure et se fait le plus souvent en ambulatoire : le patient vient le matin et ressort en début d’après-midi, ou l’inverse. On peut travailler le lendemain. Il faut simplement ne pas être seul le soir de l’examen, et éviter de partir loin ou de faire du sport dans les jours suivants.
- La "préparation colique" est souvent ce qui inquiète le plus...
Oui, mais elle est essentielle. Le patient doit suivre une purge pour vider les intestins. En général, il faut boire un produit la veille et le matin de l’examen, avec un régime sans résidus entre trois jours et un jour avant. Il faut éviter les fruits, les légumes, qui tendent à se coller aux parois de l’intestin et empêchent de regarder correctement. Cela demande une demi-journée de préparation et une demi-journée pour l’examen, mais c’est incomparable avec ce que cela permet d’éviter.
Il faut apprendre à reconnaître les signaux d’alarme. Le problème, chez les sujets jeunes, c’est le retard diagnostique.
- Faudrait-il élargir le dépistage aux personnes plus jeunes ?
C’est une vraie discussion de santé publique. L’Australie et les Etats-Unis l’ont fait. Mais aujourd’hui, on sait déjà que les délais se rallongent pour les patients de plus de 50 ans, qui n’arrivent pas toujours à accéder à la coloscopie. Le risque, si l’on élargit trop vite, est de saturer le système de santé avec des patients à moins haut risque.
- En attendant, quel est selon vous le message le plus important pour les moins de 50 ans ?
Il faut apprendre à reconnaître les signaux d’alarme. Le problème, chez les sujets jeunes, c’est le retard diagnostique. Les symptômes sont souvent sous-estimés par les patients, qui se disent : “Je suis jeune, je ne peux pas avoir de cancer”, mais aussi parfois par les médecins en première ligne, qui sont moins sensibilisés. Les délais avant diagnostic sont évalués à 8 ou 9 mois chez les patients de moins de 50 ans, contre 5 mois chez les patients de plus de 50 ans.
- Peut-on parler de guérison lorsqu’un cancer colorectal est détecté précocement ?
Oui, on parle de guérison. Vous avez un polype, on le retire, vous êtes guéri. S’il est correctement retiré selon les recommandations, il n’y a pas de rechute. Il peut y avoir une coloscopie de contrôle plus précoce, mais pas de rechute. S’il y a un cancer, vous êtes opéré, dans neuf cas sur dix c’est définitivement guéri.