- Une étude montre que plus le niveau de stress est élevé, plus l’inflammation cutanée, notamment par le biais des cellules immunitaires appelées "éosinophiles", est importante.
- En cas de stress, des neurones particuliers (sympathiques dits Pdyn ), identifiés par les scientifiques, envoient des signaux qui attirent les cellules inflammatoires et déclenchent les symptômes.
- Lorsque ces neurones sont bloqués, le stress ne provoque plus de poussées de dermatite atopique.
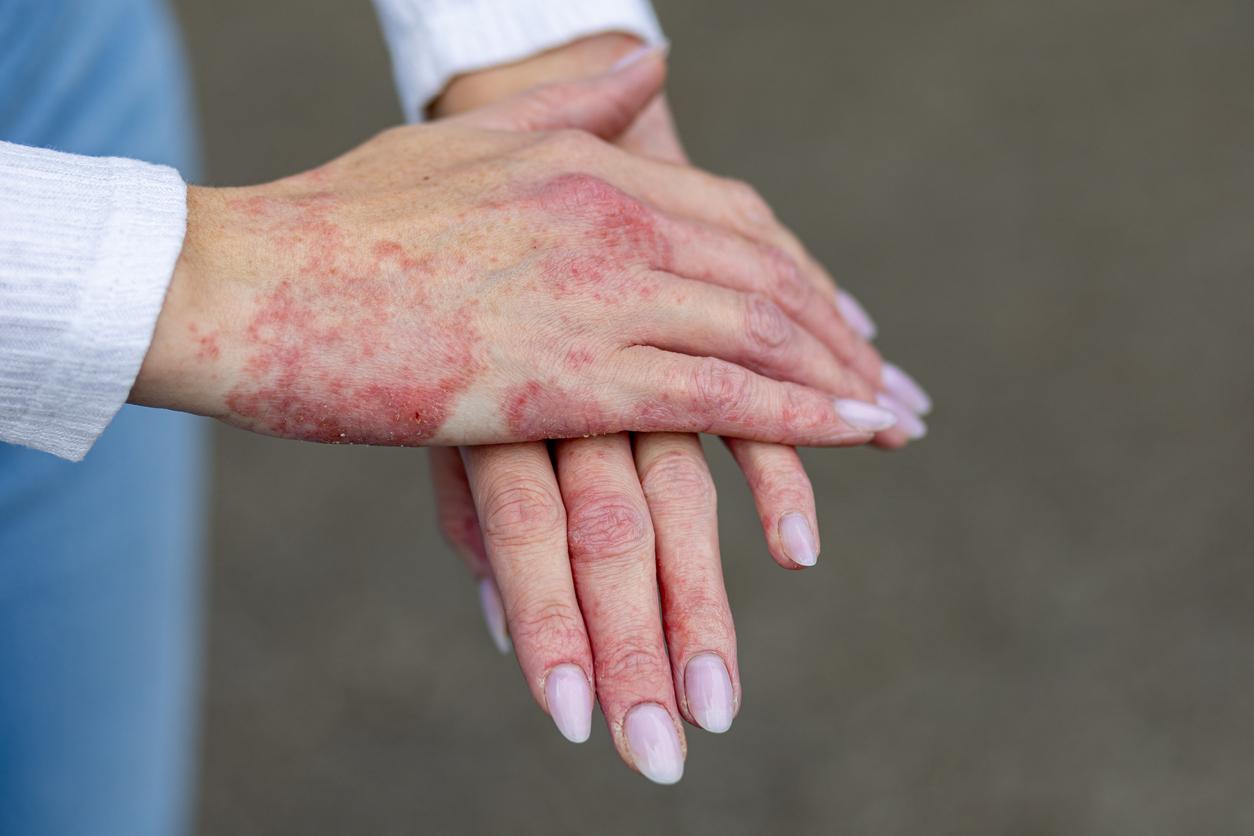
Plusieurs recherches ont confirmé que le stress aggrave l’eczéma, une maladie chronique se traduit par une peau sèche et des démangeaisons. Cependant, les mécanismes cellulaires et moléculaires ne sont pas encore bien établis. C’est pourquoi des scientifiques de l'Université Fudan (Chine) ont réalisé une étude publiée dans la revue Science.
Plus le niveau de stress est élevé, plus le taux d'éosinophiles accroît et plus l’eczéma est sévère
Afin de déterminer les médiateurs immunitaires et les voies neuronales par lesquels les signaux de stress aggravent l'inflammation cutanée, l’équipe a d’abord recruté 51 personnes ayant reçu un diagnostic de dermatite atopique. Les participants ont dû remplir un questionnaire permettant de catégoriser leur niveau de stress, de mesurer l'intensité et l'étendue de leur eczéma. En outre, des prélèvements sanguins et des biopsies ont été effectués pour dénombrer différents types de cellules immunitaires. Les résultats ont mis en évidence des corrélations entre un stress élevé et une accumulation accrue d'éosinophiles, à savoir un type de globules blancs déclenchant et contribuant à l'inflammation et aux démangeaisons, dans la peau.
Stress et eczéma : un circuit nerveux spécifique relie le cerveau à la peau
Par la suite, les auteurs ont mené des expériences sur des souris présentant une peau de type eczéma. Les rongeurs ont été exposés à différentes situations stressantes, comme le fait d'être placés sur une plateforme élevée. Même constat que chez les patients : une hausse significative du nombre d'éosinophiles et une aggravation des lésions cutanées. Face à ce constat, les chercheurs ont modifié génétiquement les animaux afin qu'elles présentent un nombre réduit d'éosinophiles ou qu'elles soient dépourvues d'un sous-ensemble spécifique de cellules nerveuses sympathiques, appelées "neurones Pdyn+", activés par le stress. "Contrairement aux autres nerfs sympathiques, ces neurones sont directement connectés à la peau." Sans éosinophiles ou nerfs sensibles au stress, le stress n'aggravait plus l'inflammation.
À partir de ces données, les scientifiques ont compris que les cellules nerveuses sympathiques envoyaient un signal direct pour attirer les cellules inflammatoires à la surface de la peau lors de périodes de stress. "Plus précisément, les neurones Pdyn+ libèrent une protéine appelée CCL11 qui attire les éosinophiles vers le tissu cutané enflammé où se produit une poussée d'eczéma. Une fois sur place, les cellules nerveuses sympathiques émettent un autre signal qui incite ces cellules à libérer des protéines responsables des rougeurs et du gonflement de la peau", ont-ils précisé. Dans les conclusions, l’équipe indique qu’en association avec d'autres traitements, la gestion du stress ou le ciblage de l'interface neurone Pdyn+ et éosinophile pourrait offrir un avantage thérapeutique en atténuant les séquelles inflammatoires du stress psychologique.