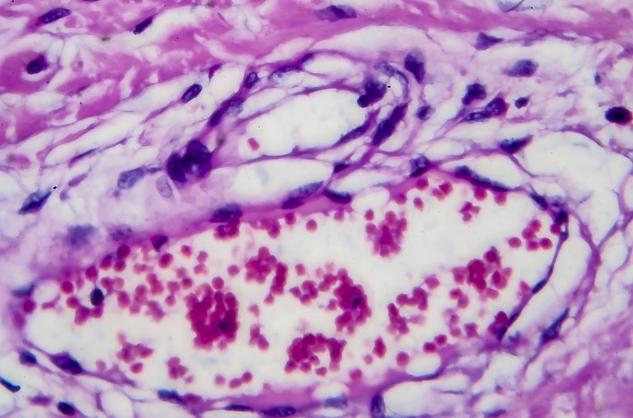
Le gonflement persistant et indolore d’un ganglion de la partie supérieure du corps, c’est-à-dire le cou, la région des clavicules, les aisselles ou l’aine doit faire évoquer un lymphome (un ganglion gonflé au cours d’un lymphome n’est normalement pas aussi douloureux qu’un ganglion lymphatique infecté).
Ce ganglion est d’autant plus évocateur d’un lymphome qu’il s’accompagne de signes témoignant d’un processus généralisé :
• Frissons
• Variations de la température corporelle
• Fièvre (surtout la nuit)
• Baisse de l’appétit
• Perte de poids inexpliquée
• Fatigue générale inhabituelle
• Toux persistante
• Démangeaison persistante de tout le corps sans cause apparente ni maladie de la peau ou du foie associée
• Maux de tête
• A un stade plus tardif, les malades peuvent ressentir des douleurs dans les ganglions lymphatiques après avoir consommé de l’alcool.
Du fait de la nature assez commune des plaintes au cours du lymphome et parce que les signes les plus évocateurs du lymphome n’apparaissent pas dans tous les cas, le diagnostic est souvent problématique.
Les signes du lymphome sont, en effet, fréquemment observés dans d’autres maladies moins graves telles que la grippe ou toute autre infection virale. Ces symptômes sont alors souvent négligés. Mais il faut se souvenir que dans les maladies infectieuses, ces signes ne durent pas très longtemps. Dans le cas d’un lymphome, ces signes persistent dans le temps et ne trouvent pas d’explications en rapport avec une infection ou une autre maladie.
La plupart des gens qui se plaignent des signes que l’on rencontre au cours du lymphome n’ont pas de lymphome. Toutefois, il est important pour toute personne présentant des signes comme ceux du lymphome et qui persistent de consulter un médecin afin de confirmer l’absence de lymphome ou de maladie grave.
Le médecin effectuera un examen physique complet et vérifiera qu’il n’y a pas de ganglions lymphatiques gonflés sous le menton, dans le cou, sur les épaules et sur les coudes, sous les aisselles et aux aines. Le médecin examinera également les autres parties du corps afin de voir s’il y a un gonflement des amygdales ou du liquide dans la poitrine ou l’abdomen, qui pourraient être causés par des ganglions gonflés.
Le médecin demandera si une douleur est ressentie et où ? Et il vérifiera qu’il n’existe aucun déficit sensitif ou paralysie qui pourrait être le résultat d’une compression des nerfs ou de la moelle épinière par un ganglion hypertrophié.
Il examinera le ventre pour voir si aucun organe interne n’est hypertrophié (foie, rate).
© Inserm/Dantchev, Dimitri
serimedis.inserm.fr
Si le médecin suspecte un lymphome, il prescrira une batterie d’examens complémentaires dont une biopsie, des analyses de sang, des radiographies et une évaluation de la moelle osseuse.
La biopsie d’un ganglion gonflé (adénopathie) est l’une des étapes les plus importantes puisqu’elle permet de faire le diagnostic.
Une ponction du ganglion peut être une première étape pour pouvoir distinguer un lymphome d’une infection, voire d’une métastase, mais elle ne dispense pas de la biopsie.
La qualité de la biopsie est très importante pour pouvoir faire une étude précise qui sera : histologique, phénotypique, moléculaire et éventuellement caryotypique (étude des chromosomes dans les noyaux des cellules).
La ponction-biopsie guidée au scanner peut être utile si elle trouve des cellules lymphoblastiques ou des cellules de Burkitt car, faisant les diagnostics des maladies correspondantes, elle dispensera alors de la biopsie de ganglion et de moelle. En revanche, les prélèvements sont souvent de moins bonne qualité et le matériel est insuffisant pour pouvoir typer de façon précise le lymphome, ce qui n’est pas sans incidence thérapeutique.
Donc, le plus sûr est de prévoir le prélèvement complet d’un ganglion par un chirurgien, sous anesthésie générale. La biopsie doit être transmise très rapidement au laboratoire d’anatomopathologie.
S’il n’y a que la rate qui est atteinte, il faudra retirer la rate pour l’analyser.
On s’oriente vers un lymphome lorsque l’anticorps panleucocytaire (CD45) est positif et si l’anticorps anti-cytokératine est négatif (ce qui élimine une métastase de carcinome).
Ensuite, l’examen de la biopsie oriente vers un lymphome de Hodgkin si l’on retrouve des cellules de Reed-Sternberg.
En leur absence, on s’oriente vers un lymphome non Hodgkinien de type B ou T, qu’il est ensuite possible de typer en s’aidant de différents marqueurs à la surface des cellules (CD5, Bcl-2, cycline D1, EBV…).
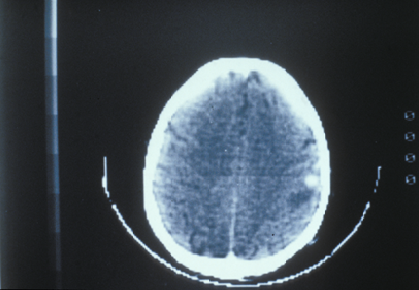
Dans de rares cas, le LNH se développe exclusivement dans le système nerveux central qui comprend le cerveau, l’œil, les méninges et la moelle épinière. On parle alors de lymphome cérébral primitif (LCP) ou de lymphome intra-oculaire primitif (LIOP).
Le reste des examens complémentaires a surtout un intérêt pronostique : ils servent à évaluer l’état du malade et surtout l’extension du lymphome dans le corps, ce qui est d’un intérêt majeur pour le choix du traitement : c’est le « bilan d’extension ».
© Inserm/Guillevin, Loïc
serimedis.inserm.fr
• Les radiographies : ce sont tous les examens d’imagerie au cours desquels des faisceaux de rayons X à faible dose sont utilisés (poumon, squelette…).
• La tomodensitométrie thoraco-abdomino-pelvienne avec injection de produit de contraste pour mieux séparer les images liées au vaisseaux de celles liées aux ganglions.
• L’IRM (imagerie par résonance magnétique) cérébrale pour les lymphomes cérébraux. Une IRM est semblable à une tomodensitométrie, par contre, elle utilise des champs magnétiques à la place des rayons X.
• La TEP (tomographie par émission de positrons) : il s’agit d’un procédé qui permet de visualiser le cancer dans le corps. Le glucose radioactif (une molécule de sucre utilisée comme source d’énergie par les cellules) est injecté dans le patient et utilisé de préférence par les cellules ayant une activité métabolique élevée, comme les cellules cancéreuses. Un scanner permet ensuite de visualiser les zones du corps dans lesquelles le glucose radioactif est concentré.
• Une endoscopie haute en cas de signe d’appel comme une anémie par carence en fer ou dans le cadre d’un LNH de type MALT ou du manteau.
• Un examen ORL pour rechercher une atteinte des organes lymphatiques de la bouche et du nez.
• La biopsie de la moelle osseuse détermine si le lymphome a envahi la moelle osseuse (s’il s’est répandu dans celle-ci).
• Le bilan hépatique sanguin sert à rechercher une atteinte associée du foie.
• Les autres examens de sang recherchent une anémie, une thrombopénie ou des cellules lymphomateuses circulantes sur la NFS. Le dosage de la LDH sérique et de la bêta-2-microglobuline est primordial pour évaluer la masse tumorale. Le ionogramme sanguin et la mesure de la créatinine sont importants pour rechercher une atteinte rénale. La mesure de l’albuminémie sur l’électrophorèse des protéines sériques est un facteur pronostique dans la maladie de Hodgkin.
Tous ces renseignements permettent d’établir un diagnostic précis et de classer le lymphome en plusieurs stades auxquels correspondent des traitements spécifiques (classification de Ann Arbor par exemple).
D’autres examens peuvent être nécessaires avant la mise en route du traitement (sérologie de l’hépatite C et B, recherche de l’EBV et de Helicobacter pylori dans le LNH MALT, échographie cardiaque pour évaluer la fonction cardiaque avant administration de chimiothérapie à base d’alkylants…). Enfin, d’autres tests pronostiques peuvent être disponibles dans les laboratoires spécialisés ou peuvent être effectués uniquement à des fins de recherche. Actuellement, les décisions en matière de traitement reposent généralement sur les résultats cliniques (symptômes, examen physique et analyses de sang).
Enfin, une cryopréservation du sperme chez l’homme jeune et des ovules chez la jeune femme est nécessaire pour préserver leurs chances de reproduction après le traitement.
Lymphome folliculaire : Les lymphomes folliculaires sont relativement fréquents car ils représentent un quart à un tiers des lymphomes non hodgkiniens. Les lymphomes folliculaires se forment à partir de lymphocytes B et font donc partie des lymphomes à cellules B. Les cellules cancéreuses ont pour origine les follicules lymphoïdes (la partie externe des ganglions), d’où le nom de ces lymphomes.
Les lymphomes folliculaires concernent généralement des adultes d’âge moyen ou plus âgés, avec une légère prédominance masculine. Du fait de leur évolution lente, les lymphomes folliculaires sont le plus souvent diagnostiqués à un stade disséminé (stade III et IV). Seuls 10 à 20% des malades ont une forme localisée. Les lymphomes folliculaires sont répartis en trois grades (1, 2 ou 3) selon le nombre de petites et grandes cellules retrouvées. Les grades 1 et 2 présentent une évolution similaire, souvent indolente, alors que les lymphomes folliculaires de grade 3 sont considérés comme plus agressifs.
Au cours de leur évolution, les lymphomes folliculaires peuvent se transformer en lymphomes agressifs tels qu’un lymphome diffus à grandes cellules B.
Lymphome lymphocytique (LL) et Leucémie lymphoïde chronique (LLC) : Le lymphome lymphocytique est localisé dans les ganglions lymphatiques et très souvent dans la moelle osseuse. Il représente 4 % des lymphomes non hodgkiniens. Il est sensible à la chimiothérapie initiale, appelé « traitement de première ligne ». Cependant, il peut au fil du temps devenir résistant ou se transformer en une forme plus agressive de lymphome à grandes cellules.
La leucémie lymphoïde chronique est pratiquement identique au lymphome lymphocytique, mais alors que ce dernier se caractérise par des cellules cancéreuses initialement localisées dans les ganglions lymphatiques, la LLC est caractérisée par des anomalies initialement localisées dans le sang.
Ces deux formes constituent la même maladie, les médecins utilisant l’un ou l’autre de ces termes selon la localisation des cellules cancéreuses. Environ 20 % des cas peuvent évoluer vers un grade plus élevé comme celui du lymphome à grandes cellules (syndrome de Richter). Cette évolution peut survenir après plusieurs années.
Lymphomes de la zone marginale : Les tumeurs de la zone marginale sont des lymphomes à cellules B indolents qui peuvent prendre naissance, soit dans les ganglions lymphatiques, soit à l’extérieur de ceux-ci. On distingue deux catégories selon leur localisation :
- Les lymphomes du tissu lymphoïde associé aux muqueuses (« lymphome de MALT ») sont une forme de lymphome de la zone marginale qui affecte des zones situées à l’extérieur des ganglions lymphatiques, telles que le tube digestif (l’estomac en particulier), la glande thyroïde, les glandes salivaires, les poumons et la peau. Lorsque ces lymphomes sont présents dans l’estomac, ils sont souvent associés à une infection par Helicobacter pylori (H. pylori). D’autres bactéries peuvent également être impliquées dans d’autres formes de lymphome de MALT.
- Les lymphomes à cellules B de la zone marginale ganglionnaires sont rares. L’âge moyen des patients atteints de ce type de lymphome est de 65 ans, avec une prédominance masculine. Les lymphomes de la zone marginale peuvent également atteindre la rate et le sang.
Lymphome lymphoplasmocytaire ou macroglobulinémie de Waldenström : Ce lymphome à cellules B est rare. Il touche généralement les personnes de plus de 60 ans et se caractérise par une prolifération de cellules cancéreuses au niveau de la moelle osseuse au moment du diagnostic. Ces cellules produisent une immunoglobuline monoclonale de type IgM, que l’on retrouve dans le sang lors d’un examen dénommé électrophorèse des protéines sériques.
Lymphome cutané à cellules T ou B : Le lymphome cutané à cellules T englobe un large spectre de lymphomes à cellules T qui apparaissent au niveau de la peau. La forme la plus courante est le mycosis fongoïde qui est souvent de faible malignité. La peau peut présenter des nodules, localisés et légèrement rougeâtres. Lorsque des cellules T sont retrouvées dans le sang, la maladie est plus agressive et elle est alors appelée syndrome de Sézary. Elle est alors classée dans les LNH agressifs.
Le lymphome cutané à cellules T représente 2 à 3% des LNH. L’âge moyen des patients est généralement compris entre 55 et 60 ans. Il existe aussi plusieurs types de lymphomes cutanés à cellules B, moins fréquents. Ils sont presque toujours de forme indolente.
Lymphomes diffus à grandes cellules B : Les lymphomes diffus à grandes cellules B, ainsi dénommés en raison de l’aspect des groupes de cellules au microscope, sont les plus fréquents de tous les lymphomes. Ils représentent de 30 à 40% de l’ensemble des LNH. L’âge médian des patients au moment du diagnostic est de 60 ans. Bien qu’ils soient plus fréquents chez l’adulte, les lymphomes à grandes cellules peuvent également survenir chez l’enfant.
Ces lymphomes agressifs prennent le plus souvent naissance dans les ganglions lymphatiques. Mais parfois, les cellules cancéreuses apparaissent dans d’autres organes (formes dites extra-ganglionnaires). Cela peut être le tube digestif, l’appareil génito-urinaire, la peau, les poumons, le système nerveux central ou les os. Les lymphomes diffus à grandes cellules B sont localisés dans 35 à 45 % des cas, et disséminés dans 55 à 65 % des cas. En raison de leur fréquence, les lymphomes diffus à grandes cellules B sont souvent utilisés comme modèle pour le traitement des autres LNH agressifs.
Lymphomes à cellules du manteau : Les lymphomes à cellules du manteau sont des lymphomes à cellules B qui représentent 5 à 10% des LNH. Ils touchent plus fréquemment les hommes de plus de 50 ans et la maladie est souvent diagnostiquée à un stade avancé. En général, les patients atteints d’un lymphome à cellules du manteau présentent de multiples atteintes ganglionnaires. Un ou plusieurs organes (en particulier le tube digestif) et la moelle osseuse peuvent également être touchés. Ce lymphome est généralement plus agressif que la plupart des autres lymphomes. De nouveaux traitements ont démontré une efficacité sur la maladie.
Lymphome de Burkitt : Le lymphome de Burkitt, lymphome à cellules B de malignité élevée, a été décrit pour la première fois en Afrique, où il a été appelé le lymphome de Burkitt endémique. Quand il est diagnostiqué dans d’autres régions du monde, il est nommé lymphome de Burkitt sporadique. Il concerne à la fois les adultes et les enfants. Il est également un des lymphomes diagnostiqués chez les patients atteints par le VIH ou par le virus Epstein-Barr. Le lymphome de Burkitt concerne davantage les hommes. Il est spontanément très agressif. Toutefois, le pronostic après traitement est généralement favorable.
Lymphomes T périphériques : Les lymphomes T périphériques représentent de 10 à 15 % des LNH chez les adultes. Le terme lymphome T périphérique est fondé sur le fait qu’il s’agit de tumeurs composées de cellules T (et non pas B) et que ces cellules sont matures. La plupart des lymphomes T périphériques ont une malignité élevée à l’exception du mycosis fongoïde. Les lymphomes T périphériques prennent naissance au niveau des ganglions lymphatiques, comme le lymphome T angio-immunoblastique ou le lymphome anaplasique à grandes cellules. Ils peuvent également survenir dans des sites extra-ganglionnaires, comme le lymphome T sous-cutané ou le lymphome T/NK nasal ou encore le lymphome T intestinal. Ces tumeurs sont le plus souvent étendues dès le diagnostic.
Les lymphomes dont souffrent les patients infectés par le VIH (virus du sida) sont généralement de malignité élevée. On estime que près de 10% des patients séropositifs développent à terme un lymphome. Les lymphomes les plus courants sont les lymphomes diffus à grandes cellules B, les lymphomes de Burkitt et les lymphomes primitifs du système nerveux central.