- Des scientifiques genevois ont reçu le Prix Pfizer de la recherche biomédicale 2026 pour avoir élaboré un vaccin thérapeutique personnalisé contre le cancer.
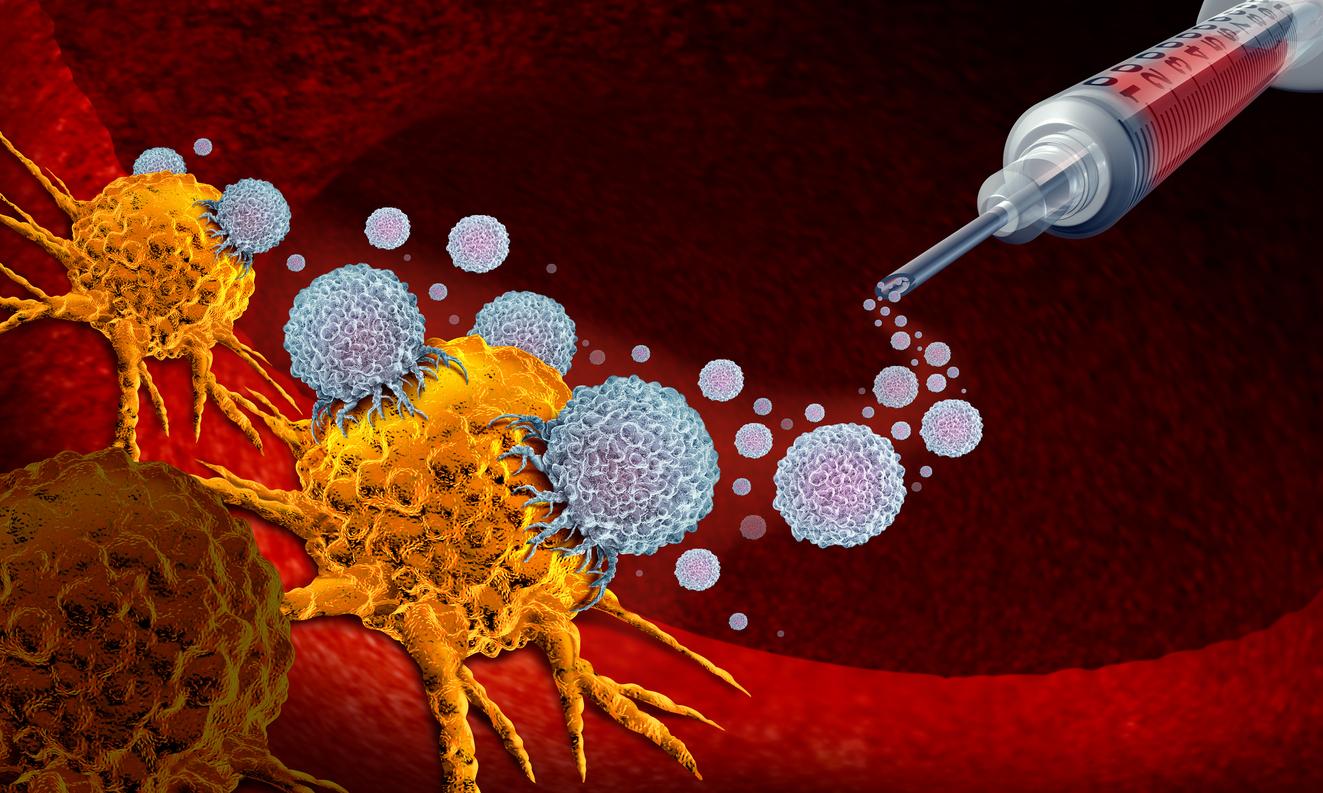
- Le traitement, nommé MVX-ONCO-1, utilise les cellules tumorales inactivées du patient et un facteur immunostimulant, appelé adjuvant, afin de stimuler le système immunitaire.
- Chez plus de la moitié des 34 participants atteints de tumeurs solides avancées, résistantes à tout autre traitement, les six injections ont entraîné un contrôle de la maladie et une survie prolongée.
Le 29 janvier, une équipe des Hôpitaux universitaires de Genève (HUG) et de l’Université de Genève (UNIGE), a reçu le Prix Pfizer de la recherche biomédicale 2026 pour le développement de MVX-ONCO-1, un vaccin thérapeutique personnalisé contre le cancer. Dans un communiqué, les scientifiques mettent en avant leur technologie à deux volets, dont le but est d’entraîner le corps à reconnaître et à combattre ses propres tumeurs.
Combiner les cellules tumorales des patients avec un puissant stimulateur du système immunitaire
Pour cette immunothérapie anticancéreuse personnalisée à base de cellules, les scientifiques ont reproduit une combinaison efficace observée dans des modèles expérimentaux : des cellules tumorales inactivées du patient, offrant le répertoire d'antigènes spécifiques du cancer le plus large, et une administration locale, standardisée et prolongée sur plusieurs jours d'un puissant adjuvant (un traitement qui complète un traitement principal pour renforcer l’effet), grâce à la technologie d'encapsulation cellulaire (le fait d’enfermer des cellules vivantes dans une petite "capsule" protectrice). Cette approche de "réarmer" le système immunitaire, "notamment lorsqu’il est affaibli par les traitements antérieurs, comme la chimiothérapie", a expliqué le Dr Eugenio Fernandez, médecin adjoint au Service d’oncologie des HUG.
Des bénéfices cliniques chez les personnes cancéreuses ayant reçu 6 injections du vaccin
Cette technologie a été testée dans le cadre d’une étude publiée dans la revue Cancer Research Communications. Pour l’essai clinique de phase I, 34 personnes atteintes de tumeurs solides avancées, résistantes à tout autre traitement, ont été recrutées. Les patients ont reçu six injections sur une période de 9 semaines. "Les objectifs principaux étaient la sécurité, la tolérance et la faisabilité, tandis que les objectifs secondaires portaient sur l'efficacité et le suivi immunitaire." D’après les résultats, plus de 50 % des patients ont présenté des bénéfices cliniques, notamment des réponses partielles, une stabilisation de la maladie et une survie prolongée. "Parmi les événements indésirables, on a observé un événement indésirable grave possiblement lié au médicament expérimental et deux événements indésirables modérés", peut-on lire dans les travaux.
"Il reste beaucoup à faire !"
Dans le cas d'un carcinome épidermoïde récidivant/métastatique de la tête et du cou, un patient a obtenu une réponse partielle, tandis qu'un autre a survécu plus de sept ans sans traitement contre le cancer pendant plus de cinq ans. "Pour les patients et le patientes, c’est thérapie est peu invasive et très bien tolérée. C’est essentiel sachant que les traitements standards peuvent être lourds", a déclaré le Dr Eugenio Fernandez. Cependant, "il reste beaucoup à faire ! Nous devons désormais tester cette technologie sur des cohortes plus larges, à des stades de maladie plus précoces, et l’associer à d’autres traitements existants. Mais nous partons sur des bases solides", a ajouté le Pr Nicolas Mach, responsable de l’Unité de recherche clinique du Service d’oncologie, médecin chef du Centre des cancers aux HUG.