Le rhumatisme psoriasique est une maladie inflammatoire et auto-immune, à la fois polyarticulaire (arthrite), tendineuse (enthésite) et qui touche la colonne vertébrale (sacro-iliite comme dans la spondyloarthrite). Elle survient chez des personnes qui ont un psoriasis de la peau, mais aussi chez les membres de leur famille qui n’en souffrent pas.
Par le Dr Jean-Paul Marre, rhumatologue, CHU Pitié-Salpêtrière, Paris
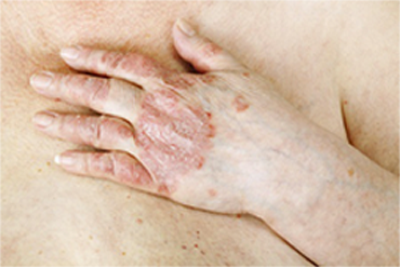
Le psoriasis est une maladie inflammatoire chronique de la peau et du cuir chevelu d’origine auto-immune qui se caractérise par des plaques rouges, recouvertes de croûtes épaisses (« squames »).
Le psoriasis cutané peut s’associer à un rhumatisme inflammatoire chronique caractérisé par des arthrites et une atteinte d’une région particulière de l’articulation où s’insèrent les tendons, les ligaments et la capsule articulaire : « l’enthèse ». Le rhumatisme psoriasique associe donc des atteintes inflammatoires des articulations (arthrites) et des enthèses (« enthésite »).
Il se manifeste par des atteintes à la fois axiales (enthésite de la colonne vertébrale, des sacroiliaques ou du calcanéum) et des arthrites périphériques (avec à la fois ostéolyse et reconstruction osseuse).
Le psoriasis est une maladie auto-immune chronique de la peau, des ongles et du cuir chevelu qui se caractérise par la formation de plaques rouges (« placards »), plus ou moins inflammatoires et recouvertes de croûtes épaisses, blanc-argenté (« squames »).
La maladie peut prendre diverses formes et le degré d’extension des plaques peut varier de « localisé » à « diffus ».La plupart des cas sont bénins, et certaines personnes ne se rendent même pas compte qu’elles ont un psoriasis.
Jusqu’à 30 % des personnes atteintes de psoriasis peuvent souffrir de douleurs articulaires (« arthralgies ») ou de véritables inflammations articulaires (« arthrites »). Le rhumatisme psoriasique est une forme assez particulière de rhumatisme inflammatoire chronique de type auto-immun. Il associe des atteintes inflammatoires des articulations (« arthrites ») et des enthèses (« enthésite ») et se manifeste par des atteintes à la fois axiales (enthésite de la colonne vertébrale, des sacroiliaques ou du calcanéum) et des arthrites périphériques avec un processus tant de destruction osseuse (« ostéolyse ») que de reconstruction osseuse.
Le rhumatisme psoriasique est une maladie atypique car les douleurs sont capricieuses et les signes varient beaucoup d’une personne à l’autre. Il existe classiquement 3 grandes présentations cliniques. La première présentation est celles d’une polyarthrite chronique qui touche surtout les articulations périphériques et distales. Le tableau est proche de celui de la polyarthrite rhumatoïde, mais les arthrites sont asymétriques, elles peuvent concerner les articulations inter-phalangiennes distales des mains (ce qui est rare dans la polyarthrite rhumatoïde), il n’y a pas d’anticorps auto-immuns ou de facteur rhumatoïde (= polyarthrite « séronégative ») et, dans certains cas, l’arthrite peut concerner toutes les articulations d’un même doigt ou orteil, ce qui s’accompagne d’un gonflement « en saucisse ».
© 123RF-Milan Lipowski
La deuxième présentation est celle d’une spondyloarthrite, c’est-à-dire d’une atteinte axiale pure avec enthésites diffuses sur la colonne vertébrale, une enthésite au niveau des articulations sacro-iliaques du bassin (« sacro-iliite ») et enthésite du tendon d’Achille ou de l’aponévrose plantaire au talon (« talalgie »).
Enfin, la troisième présentation du rhumatisme psoriasique est celle qui combine des atteintes périphériques (arthrites avec localisation particulière et caractère érosif et reconstructif) et des atteintes axiales (enthésites rachidiennes, sacro-iliite et calcanéite).
Dans 5 à 10 % des rhumatismes psoriasiques, les arthrites peuvent évoluer vers une forme très agressive de rhumatisme qui conduit à des détériorations articulaires et osseuses (véritable « ostéolyse »), avec un risque d’incapacité fonctionnelle majeure si aucun traitement efficace n’est mis en place.
Dans la plupart des cas, le rhumatisme psoriasique survient après l’apparition d’un psoriasis mais, dans certains cas, il n’y a aucune notion personnelle de psoriasis : c’est dans ces cas qu’il faut rechercher les atteintes discrètes de la maladie de peau (derrière les oreilles, sillon inter-fessier, cuir chevelu et ongles) ou les antécédents familiaux de psoriasis.
Les causes du rhumatisme psoriasique sont inconnues, mais on sait que l’hérédité y joue un rôle très important car il existe une prédisposition familiale nette : elle est retrouvée dans 30 % des cas. Si un membre de la famille est atteint de psoriasis (ou de rhumatisme psoriasique), le risque de psoriasis (ou de rhumatisme psoriasique) est plus important pour les autres membres de la même famille.
Plusieurs gènes modifiés (« variants génétiques) ont été identifiés dans le psoriasis. Ils sont très majoritairement situés au niveau de gènes impliqués dans l’immunité, codant pour le système HLA, les lymphocytes T ou encore les interleukines 17 et 22 impliquées dans l’inflammation de la peau. Ces variants sont nombreux et seule l’association de plusieurs d’entre eux est associée au psoriasis. Aucune mutation ne peut déclencher la maladie à elle seule.
Ilexiste donc une « vulnérabilité génétique » à avoir un psoriasis ou un rhumatisme psoriasique, mais celui-ci n’apparaîtra qu’en cas d’exposition de la personne vulnérable à un ou plusieurs agents de l’environnement (qui ne sont, le plus souvent, pas connus). Cette exposition déclenche cependant la maladie auto-immune qui se manifeste par l’activation de certains globules blancs qui appartiennent au système immunitaire (les lymphocytes T) et ceux-ci déclenchent l’inflammation au niveau de la peau et/ou au niveau de l’articulation et de l’enthèse.
Des facteurs déclencheurs, tels qu’un stress, une blessure de la peau, une infection générale, la prise de certains médicaments, le tabagisme et une consommation excessive d’alcool, peuvent causer une poussée de psoriasis ou de rhumatisme psoriasique et même mener au développement de la maladie.
Cependant, le fait d’avoir une prédisposition génétique ne veut pas nécessairement dire qu’on souffrira un jour de psoriasis ou de rhumatisme psoriasique.
Le psoriasis et le rhumatisme psoriasique sont des maladies chroniques, mais les lésions de la peau peuvent être permanentes ou intermittentes : à certain moment les plaques peuvent s’étendre et s’aggraver, et à d’autres, elles peuvent diminuer et même disparaître temporairement jusqu’à la prochaine poussée. Il en est de même des atteintes articulaires et des enthésites qui sont assez capricieuses.
Un stress physique ou psychique est très régulièrement retrouvé dans le déclenchement des poussées de psoriasis ou de rhumatisme psoriasique. Une apparition du psoriasis au moment de la puberté et une aggravation possible au moment des règles font évoquer une influence hormonale. De même, une amélioration du psoriasis peut être constatée pendant la grossesse, et d’aucun ont évoqué une modulation des lymphocytes B et T par les estrogènes et la progestérone.
Des infections, en particulier oto-rhino-laryngologiques, peuvent déclencher des poussées de psoriasis « en goutte », surtout chez l’enfant.
La prise de certains médicaments aggrave la maladie et, en particulier : les bétabloquants, le lithium, l’hydroxychloroquine ou certains antihypertenseurs (les sartans et l’énalapril). Certains corticostéroïdes pris par voie orale peuvent aggraver les symptômes du psoriasis, s’ils sont utilisés de façon abusive ou si le traitement est interrompu brusquement.
Les malades remarquent souvent que de nouvelles lésions psoriasiques apparaissent là où la peau a été abimée (coupure en se rasant, écorchure, piqûre de vaccin, frottement excessif d’une ceinture...).
Le climat est un autre facteur qui peut aggraver ou améliorer le psoriasis. Le temps froid et sec en hiver a un effet particulièrement négatif sur le psoriasis parce qu’il assèche la peau. A l’inverse, le soleil peut aider à faire disparaître les plaques de psoriasis, ce qui explique que la thérapie par la lumière UV soit souvent mise à profit pour traiter certaines formes de la maladie (Puvathérapie).
Une forte consommation d'alcool et le tabac sont des facteurs qui sont très nettement associés à la maladie cutanée et articulaire. Des études ont révélé que le risque de développer le psoriasis est beaucoup plus élevé chez les fumeurs que chez les non-fumeurs et il en est de même pour les personnes consommant beaucoup d’alcool. Il semble aussi que le tabagisme et la consommation d’alcool réduisent l’efficacité des traitements et gênent la mise en rémission.
Il existe un certain lien évolutif entre les douleurs articulaires et la maladie cutanée, mais paradoxalement, les atteintes articulaires sont plus souvent associées à des maladies plutôt discrètes de la peau.
Dans 5 à 10 % des cas de rhumatismes psoriasiques, les arthrites peuvent évoluer vers une forme très agressive de rhumatisme avec arthrite « mutilante » des mains : il existe une destruction intense de l’os (« ostéolyse »), voire de toutes les articulations d’un doigt, qui conduit à un aspect « en lorgnette » : aspect rétracté du doigt ou de l’orteil qui reprend sa taille habituelle si on l’étire. Le risque d’incapacité fonctionnelle est majeur si aucun traitement efficace n’est mis en place.
Les études les plus récentes démontrent que les rhumatismes psoriasiques, mais aussi les psoriasis cutanés étendus, sont associés à un risque cardiovasculaire plus important.
Le psoriasis peut ainsi accroître le risque de crise cardiaque (infarctus du myocarde) et d’accident vasculaire cérébral, en raison d’une athérosclérose accélérée. Cette athérosclérose est corrélée avec l’activité de la maladie cutanée ou articulaire : avec le désordre immunitaire et l’inflammation. Un traitement cardiovasculaire préventif est recommandé en cas d’anomalie des autres facteurs de risque cardiovasculaire (cholestérol, hypertension artérielle…).
Le risque de développer d’autres maladies chroniques comme le diabète, le cancer, les maladies du foie et d’autres maladies graves a aussi été signalé. Une dépression est fréquente au cours des psoriasis étendus.