© 123RF-Chirawan Somsanuk
Il existe une grande diversité des présentations cliniques du paludisme, ce qui complique le diagnostic de paludisme, or le diagnostic de paludisme est une urgence : tout accès palustre survenant chez un sujet non prémuni (cas du paludisme d’importation) peut évoluer en quelques heures vers un paludisme grave potentiellement mortel.
En pratique, il faut retenir que : « Toute fièvre au retour d’une zone d’endémie est un paludisme jusqu’à preuve du contraire » et face à une suspicion d’accès palustre, il convient de rechercher immédiatement des signes cliniques de gravité, notamment neurologiques.
La présence d’un signe neurologique, quel qu’il soit, impose l’hospitalisation en urgence du malade.
Quelques modifications sur la prise de sang peuvent renforcer la présomption d’un accès palustre.
Une thrombopénie, définie par un taux de plaquettes sanguines inférieur à 150 000/mm3 est une anomalie fréquente au cours du paludisme. C’est un très bon signe d’orientation car elle est précoce et indépendante de l’espèce plasmodiale en cause et du tableau clinique. Elle est d’intensité variable et peut être parfois très sévère (< 50 000/mm3).
Une anémie hémolytique est aussi un bon signe d’orientation mais elle peut manquer, surtout au début d’un accès de primo-invasion. L’anémie est en effet plus souvent présente chez une personne souffrant d’un accès de reviviscence.
En cas de fièvre inexpliquée, pendant ou après un séjour dans une région impaludée, il est indispensable de consulter un médecin le plus rapidement possible.
La progression de l'infection asymptomatique vers un paludisme grave peut être très rapide en cas d’infection à Plasmodium falciparum et peut conduire au décès en l'espace de 36 à 48 heures.
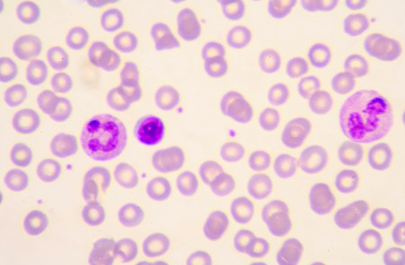
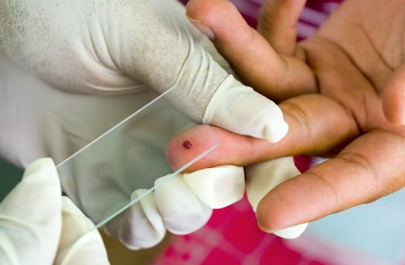
Comme les symptômes ne sont pas spécifiques du paludisme, il est impossible de poser un diagnostic précis sans une analyse sanguine. Il faut donc impérativement demander qu'un frottis sanguin soit effectué (étalement mince et goutte épaisse) pour objectiver la présence de parasites du paludisme.
Le paludisme se caractérise par de la fièvre et des symptômes qui peuvent être très semblables à ceux de la grippe comme : des maux de tête, des nausées, des vomissements, des douleurs musculaires, des malaises, et une diarrhée et des douleurs du ventre surtout chez l’enfant.
Les tremblements et les frissons « solennels » (forts tremblements) sont des symptômes plus évocateurs.
Les accès aigus de paludisme peuvent causer une augmentation du volume de la rate (splénomégalie) et provoquer une sensibilité du foie.
Des cycles typiques alternant : fièvre, tremblements puis sueurs froides et transpiration intense, peuvent survenir : c’est ce que les médecins appellent un « accès palustre ». Mais parfois, le diagnostic est plus difficile avec des douleurs du ventre ("douleurs abdominales") qui sont au premier plan, en particulier chez l'enfant.
La périodicité de ces attaques récurrentes dépend de l’espèce de parasite en cause. Chaque attaque coïncide avec la multiplication des parasites et l’éclatement des globules rouges, qui peut par ailleurs conduire à l’anémie.
L'accès pernicieux à forme cérébrale, qui peut être causé par une infection à Plasmodium falciparum, va perturber le fonctionnement du cerveau et provoquer, entre autres, un changement de la personnalité, une confusion mentale, une léthargie et des crises épileptiques.
Les symptômes apparaissent entre 10 et 14 jours après la piqure de l’insecte infecté. Certains types de parasite de la malaria (Plasmodium vivax et Plasmodium ovale) peuvent demeurer inactifs dans le foie durant des semaines ou même des mois avant que les premier signes ne se manifestent, même si la personne a quitté la zone d’infection. Ces nouveaux épisodes sont dus à des formes hépatiques « dormantes ».
A partir d’un simple prélèvement de sang, il est possible de réaliser un frottis de sang sur une lame qui sera colorée et regardée au microscope afin de voir les parasites dans les globules rouges. La technique est simple et rapide, mais elle peut être mise en défaut si le nombre de parasites est faible.
La technique de la goutte épaisse est la technique de référence. Il s’agit d’une forme de microconcentration du sang qui est plus délicate mais est 20 à 30 fois plus sensible que le frottis.
Pour tenter de simplifier et d’améliorer le diagnostic biologique du paludisme, d’autres techniques ont été développées comme les tests rapides par immunochromatographie sur bandelette.
La sérologie n’est d’aucun apport pour le diagnostic d’urgence de l’accès palustre. Une sérologie positive signe uniquement un contact préalable avec le parasite.
Les recommandations demandent d’associer un frottis de sang et une goutte épaisse.
© 123RF-Mohd Hairul Fiza Musa
Les voyageurs, enfants ou adultes, qui proviennent de pays où le paludisme n’est pas présent et qui n’ont donc pas développé d’immunité sont particulièrement à risque. Les femmes enceintes et leur enfant à naître et les malades immunodéprimés (VIH/SIDA) sont également particulièrement à risque.
Les résidents de régions où le paludisme est présent sont exposés fréquemment à la maladie et peuvent acquérir une immunité partielle, ce qui peut atténuer la sévérité des symptômes, mais ne les protège pas complètement et surtout pas du portage chronique du parasite. Cependant, cette immunité peut disparaître en déménageant dans un pays où le parasite est absent.
Si les travailleurs migrants en France retournent pour les vacances dans leur pays d’origine, ils doivent prendre une chimioprophylaxie comme les autres car ils ne sont plus du tout protégés.
La gravité de la maladie varie surtout selon le parasite responsable de l'infection.
Des quatre espèces causant le paludisme, Plasmodium falciparum est responsable de la forme de la maladie la plus grave (neuropaludisme). Il peut en effet provoquer des crises épileptiques, un coma et une insuffisance rénale ou respiratoire parfois fatales. Les autres paludismes peuvent provoquer des complications à long terme.
L’autre grand facteur de gravité du paludisme vient de la résistance de certains parasites et celle-ci est surveillée par l’OMS qui met à jour des cartes de résistance des Plasmodia. Il faut absolument vérifier sur ces cartes le type de chimioprophylaxie qu’il faut prendre avant tout voyage en pays exotique.
L’OMS a défini des critères de gravité du paludisme. La présence d’un seul de ces critères, clinique ou biologique, associé à la présence de Plasmodium falciparum dans le sang, fait porter le diagnostic d’accès palustre grave.
Ces critères sont les suivants :
• Troubles de la conscience
• Convulsions répétées
• Détresse respiratoire
• Ictère (jaunisse)
• Hémoglobinurie macroscopique (urines colorées en rouge)
• Défaillance cardiocirculatoire avec collapsus circulatoire (baisse brutale et profonde de la circulation avec risque d’arrêt cardiaque)
• Œdème pulmonaire (présence de liquide dans le poumon)
• Anémie grave
• Hypoglycémie
• Acidose métabolique ou Hyperlactasémie
• Hyperparasitémie
• Insuffisance rénale